Cher/chère étudiant(e) ostéopathe. Vous cherchez une idée de mémoire en ostéopathie pour valider votre cursus et désirez sauver la dysfonction somatique ? Diagnosteo a besoin de vous, aussi lisez attentivement ce qui suit… Si vous êtes intéressé(e)s n’hésitez pas à nous contacter par mail ou vous faire connaître sur le forum.
« Qu’est ce qu’une dysfonction somatique ? » demande un élève. « C’est que tu traites ! » répond son professeur.
Cette petite boutade bien connue dans le monde l’enseignement ostéopathique serait-elle bientôt « has been » ?
Elle pourrait bien l’être si on ne sauve pas ce modèle ostéopathique… Explications :
Les dysfonctions somatiques (aka les lésions ostéopathiques)
Les dysfonctions somatiques sont à la base du diagnostic fonctionnel ostéopathique et sont généralement diagnostiquées par la palpation du thérapeute. Ce sont ces dysfonctions somatiques que l’ostéopathe va « traiter ». Elles sont donc à la base de toute procédure ostéopathique.
Il y a 4 marqueurs d’une dysfonction somatique (acronyme anglais TART)1 qui sont communément enseignés en ostéopathie :
-La douleur (Tenderness)
-L’asymétrie (Asymmetry)
-Changement de l’amplitude de mobilité (Range of motion changes)
-Changement de la qualité tissulaire (Tissue texture changes)
Initialement Andrew Taylor Still appelait les dysfonctions somatiques des « lésions ».
Ce nom évolua et devint la « lésion ostéopathique » pendant la première moitié du XXème siècle pour devenir « dysfonction somatique » dans les années 60.
Il y a 2 aspects concernant la « dysfonction somatique », d’une part son explication physiologique et d’autre part son intérêt ostéopathique.
L’évolution du concept de la dysfonction somatique
Initialement Andrew Taylor Still développa une théorie selon laquelle la maladie naissait lorsqu’il y avait interruption du flux vital. Il appela cela alors une lésion. Cette lésion se manifestait par un changement de la taille d’une structure tissulaire, de sa texture, de sa structure et de sa position. Sa vision de la lésion semblait être assez mécanique/fluidique.
Durant le XXème siècle son concept et son explication physiologique ont beaucoup évolué (Torsten Liem retrace en détail l’évolution de la dysfonction somatique4). C’est dans les années 40 que l’on retrouve les premières explications concernant les dysfonctions somatiques avec J. Stedman Denslo et Irvin Korr et leur recherche sur les segments de facilité. Ce modèle continua à évoluer avec Wilbur Cole, Michael M. Patterson, Richard L. Van Buskirk, Gary Fryer et Paolo Tozzi pour en arriver à un modèle neuro-fasciagénique. Mais avec les avancements de la neuro-biologie de nombreuses publications tendent à critiquer les interprétations des recherches initiales de Stedman Denslo et Korr, mettant en difficulté l’explication physiologique des dysfonctions somatiques.
Bien que certaines recherches semblent indiquer qu’il y ait une corrélation entre les dysfonctions somatiques et la symptomatologie des patients (leur présence au niveau lombo-pelvien semble être corrélée avec la lombalgie, et leur sévérité avec la sévérité de la lombalgie2 ou encore corrélée avec le syndrome femoro-patellaire3), il y a un petit problème de taille :
Il n’y aurait qu’une faible fiabilité inter-praticiens à pouvoir les identifier[5-9] !
C’est à dire que 2 ostéopathes ne trouveraient pas les mêmes dysfonctions chez un même patient. C’est quand même assez gênant car comment expliquer alors que leur plan de traitement peut-être considéré comme cohérent si ils n’ont pas le même diagnostic fonctionnel.
Donc entre une explication physiologique qui se cherche et une pauvre fiabilité clinique, ce n’est alors peut-être pas un hasard si cette notion de dysfonction somatique et son modèle sont considérés comme pauvres par le Centre for Osteopathic Medecine Collaboration (COME). Dans une publication de 202010 COME lui donne la note « E » sur une échelle allant de A à F pour classer la validité des modèles utilisés dans la santé. Au même niveau on retrouve le modèle bioénergétique et le modèle de motilité, c’est pour dire …
Les annotations sont les suivantes :
Modèle hypothétique non testé, sans consensus général. Modèle plausible et testable avec une apparente cohérence. Dépendre de ce modèle qu’avec beaucoup de scepticisme.
J’imagine que l’effet est à peu près le même que celui d’un caillou dans sa chaussure : on a pas envie de marcher avec mais plutôt de le retirer…
Si aujourd’hui nous sommes à une note de « E/F » en terme de validité et si aucune recherche ne vient valider le modèle de la dysfonction somatique alors cette note glissera irrémédiablement vers « F/F » dans un futur proche.
Sachant que pour la note « F » les annotations sont les suivantes :
Existence de preuve à l’encontre du modèle. Incohérence interne, inconsistance majeure avec haut niveau de confiance, ou répétabilité du modèle contredit par des observations empiriques. modèle de subluxation chiropractique, modèle crânien de Magoun, Dilution homéopathique, théorie des méridiens en acupuncture. Ne pas utiliser ces modèles car ils peuvent tromper le publique et générer un manque de confiance.
Et là il deviendra véritablement charlatanesque d’utiliser ce mot dans son diagnostic fonctionnel !
Je ne sais pas vous cher ostéopathe, mais en voyant cela j’ai l’impression d’être en plein délire schizophrénique. C’est à dire que ce qu’on s’efforce à trouver en cabinet (les restrictions de mobilité aka les dysfonctions somatiques, aka les lésions ostéopathiques) afin d’élaborer un diagnostic fonctionnel et à traiter, c’est à dire la nature même de notre profession repose sur un modèle considéré comme particulièrement quasi-charlatanesque par les instances de recherche en ostéopathie.
Peut-on sauver le modèle de la dysfonction somatique ?
Tout d’abord il est important de noter qu’il ne faut pas « sauver » le modèle de la dysfonction somatique à tout prix. En effet avoir un tel raisonnement pourrait biaiser notre jugement quant à l’interprétation de recherches éventuelles et vraiment desservir l’ostéopathie.
Il est tout à fait possible et fort probable que ce modèle soit certes imparfait, et le fait qu’il y ait une pauvre cohérence inter-praticien soit effectivement dû au fait que ce modèle soit particulièrement incohérent.
Mais avant de jeter bébé avec l’eau du bain il peut aussi y avoir d’autres explications :
- Il est normal qu’on retrouve des différences d’interprétations entre 2 thérapeutes car on se repose sur la palpation qui est une interprétation subjective. Cela devrait être plus vrai pour les petites dysfonctions, et on devrait trouver une meilleure cohérence pour les plus importantes.
- Il faut qu’il y ait une certaine cohérence entre 2 ostéopathes de part leur vision du modèle ostéopathique du patient. En effet si un ostéopathe est très fonctionnel dans son approche et l’autre moins alors il est probable que leur notion de perception de la dysfonction somatique soit différent.
- Il faut que la procédure de test soit identique, répétée, et deviennent seconde nature pour les praticiens. En effet si chacun teste à sa manière, avec sa propre routine alors il est probable que cela soit une recette à incohérence.
- Optimiser la granularité de la récolte des données. La granularité, c’est à dire le détail de l’information récoltée doit être adéquat. Trop de précision va avoir pour effet de trop demander d’interprétations subjectives (par exemple définir tous les paramètres de toutes les vertèbres, vous pouvez être certain que personne ne sera d’accord), et l’inverse est vrai aussi (par exemple une vertèbre T4 est dysfonctionnelle et on demande alors aux ostéopathes de dire si les hautes thoraciques sont problématiques alors certains diront « oui » et les autres considèreront qu’une seule vertèbre pour l’ensemble des hautes thoraciques n’est pas important)
- Certains endroits à tester peuvent être difficiles à apprécier qualitativement ; par exemple différencier une dysfonction somatique « importante » ou « très importante » d’une symphyse pubienne. Il serait donc logique de retrouver certaines notations de dysfonctions somatiques peu cohérentes entre praticiens.
- Il est possible que le fait de tester un individu à plusieurs reprises puissent atténuer les dysfonctions somatiques les plus légères ou voire peut-être augmenter les plus aiguës.
- …
Il est donc a priori urgent de faire de la recherche concernant les dysfonctions somatiques. Il existe un formulaire officiel ostéopathique qui est appelé le SOAP form11 utilisé aux USA qui a été approuvé comme étant valide12 dans une utilisation de cabinet et de recherche clinique, cependant son efficacité concernant les dysfonctions somatiques pourrait ne pas être optimal.
Une solution : Diagnosteo
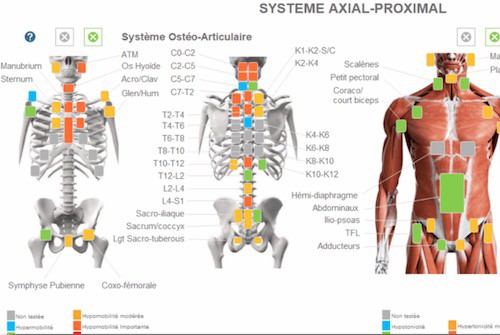
Il y a environ 70 points ostéoarticulaires, idem pour les muscles et un peu plus d’une vingtaine de points remarquables pour les viscères.
Le fait de cliquer sur une case implémente un score ce qui permet de « numériser » et cartographier une tout ou partie du corps et ainsi faciliter grandement l’analyse statistique des schémas lésionnels des patients.
Le logiciel est gratuit dans son utilisation de démonstration (jusqu’à 10 enregistrements), et permet l’exportation des données vers excel permettant ainsi une analyse statistique facilitée. Le nombre d’enregistrements limité à 10 n’est pas un problème car il est possible d’utiliser les données de plusieurs « installations ».
Plusieurs recherches sont envisageables, comme la cohérence inter-praticien sur l’identification des dysfonctions somatiques, d’un point de vue ostéoarticulaire, musculaire et viscéral, sur certaines partie du corps seulement.
De telle recherches vont d’une part apporter un éclairage supplémentaire sur les dysfonctions somatiques et leur utilité/validité ou non en ostéopathie, mais aussi valider ou non la pertinence du système Diagnosteo.
De nombreux sujets de mémoires sont possibles aussi n’hésitez pas à me contacter si vous êtes intéressé(e)s ou utiliser le forum/recherche.
Bibliographie
1. Somatic Dysfunction Mechanisms
Michael A. Seffinger DO, FAAFP, Raymond J. Hruby DO, FAAO, MS, in Evidence-Based Manual Medicine, 2007
2. Somatic Dysfunction and Its Association With Chronic Low Back Pain, Back-Specific Functioning, and General Health: Results From the OSTEOPATHIC Trial
3. Assessment and Management of Somatic Dysfunctions in Patients With Patellofemoral Pain Syndrome
Marco Tramontano, DO (Italy); Simone Pagnotta, DO (Italy); Christian Lunghi, DO (Italy); Camilla Manzo, DO (Italy); Francesca Manzo, DO (Italy); Stefano Consolo, MSc; Vincenzo Manzo, MD, DO (Italy)
5. Reliability of physical examination to assess asymmetry of anatomical landmarks indicative of pelvic somatic dysfunction in subjects with and without low back pain
6. Reliability of spinal palpation for diagnosis of back and neck pain: a systematic review of the literature




Hello Pierre!
Chouette projet que tu as là, c’est vrai que la DS n’a pas le vent en poupe ces derniers temps. Beaucoup de recommandations dans le système MSK sont portées sur le hands off en ce moment, et on oubli le hands on.
Il serait temps que l’on reprenne cette interception en main et ce toucher thérapeutique, qui fait notre point fort vs les autres professions manuelles.
Bises
Merci Alice pour ce message d’encouragement,
Je suis assez d’accord avec ton analyse ; je regrette que beaucoup ne considèrent valables, que des recherches venant « d’en haut ». Je comprends que le terme de « dysfonction somatique » est un peu fourre-tout et désigne aussi bien ce que l’on trouve que l’endroit qui crée la douleur. Cependant comment alors nommer les restrictions de mobilité que l’on cherche ? Je ne peux croire que 2 ostéopathes ne puissent être d’accord sur ce qu’ils trouvent sur un même patient. Et si ce fût le cas dans d’autres recherches alors je pense que le modèle utilisé puisse alors en être en partie la cause et qu’il y a « room for improvement ». D’où Diagnosteo.
Si ce système permet d’améliorer la fiabilité de reporting inter-praticien alors le potentiel est énorme pour améliorer significativement les protocoles thérapeutiques dans la recherche clinique et ainsi maximiser l’efficacité thérapeutique de l’ostéopathie dans la recherche clinique.
Merci encore,